MUDAMOS!
NÃO ESTAMOS MAIS NO BLOG, AGORA ESTAMOS NUM GRUPO NO FACEBOOK PARA TROCAR EXPERIÊNCIAS!!
ENTREM LÁ E SEJAM TODOS MUITO BEM VINDOS!!
=> https://www.facebook.com/groups/0sPes
Cirurgia de joanete ou hallux valgus, osteotomia!





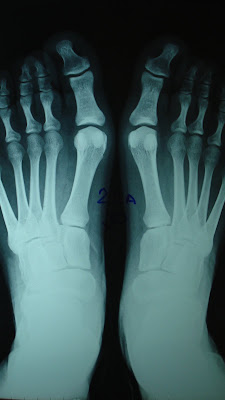
Olá! Eu fiz a cirurgia no tendão do 2° e 4° dedos, que como podem ver, ficavam em cima dos outros, e no osso do dedão que empurrava os demais. Decidi fazer nos 2 pés, apesar de todos dizerem o contrário. A cirurgia foi bem tranqüila, aplicaram uma injeção para dormir, portanto não me lembro de muita coisa, nem sei dizer se a anestesia dói. Na recuperação, não senti náuseas, dor de cabeça nem tive retenção de urina (sintomas que o anestesista informou que poderia vir a ter). No dia seguinte voltei para casa e os primeiros dias foram um tanto quanto difíceis. Sentia dores (mas eram suportáveis) e não conseguia por os calcanhares no chão, portanto dependia de alguém para tudo, não conseguia nem ir ao banheiro (nos primeiros dias usei a “cumadre” depois a cadeira de banho). Além disso, meu estômago estava péssimo por conta do antiinflamatório (apesar de tomar Omeprazol). Neste período fiquei preocupada pois achei que a recuperação iria ser mais difícil e demorada do que imaginei. Depois percebi que parte do meu mal estar era pq passava muito tempo na cama, então comecei a me esforçar para me locomover na cadeira de rodas e tentar me distrair mais. No 5° dia em casa já me sentia ótima, porém ainda não andava. Trocava o curativo 1 vez na semana. Comecei a andar no calcanhar após 20 dias da cirurgia, tive um pouco de dificuldade porque a minha perna estava fraca, mas com treino melhorou. Tirei os pontos depois de 15 dias da cirurgia e os fios de kirschner (que fixava o osso do dedão) depois de 30 dias. Após os 30 dias comecei a andar, sentia uns “choquinhos” e um pouco de dor, também inchava bastante. Hoje faz 41 dias e estou andando bem melhor, tanto que o médico não receitou fisioterapia. O importante é que valeu a pena!







Um problema muito comum nos pés é o hálux valgo, mais conhecido como joanete, que aparece relacionado ou não à atividade esportiva. Porém, alguns fatores podem aumentar a predisposição do atleta à essa alteração, o que pode comprometer a performance na corrida. Uma maior freqüência dessa deformidade entre os corredores está relacionada à participação crescente em atividades esportivas, principalmente de pessoas com mais de 40 anos, o que resulta num aumento considerável do número de lesões ligadas ao joanete.
O tratamento mais divulgado para o joanete é a cirurgia, contudo, como fisioterapeutas, além de informar o que é e porque acontece, vamos focar nesta matéria a possibilidade de um tratamento conservador, pouco explorado no meio ortopédico.
O hálux valgo é um desvio lateral do dedão do pé com o desvio medial do primeiro osso do metatarso (osso longo do "peito" do pé). Essa deformidade pode progredir para uma subluxação da articulação metatarsofalangeana, ou seja, resulta na perda do contato articular desses dois ossos que sofrem o desvio.
Muitas causas possíveis. O joanete ocorre quase que exclusivamente nas sociedades que usam sapato, o que historicamente é evidenciado com um grande aumento na incidência dessa doença após a Segunda Guerra Mundial, quando foram introduzidos modelos de sapatos mais modernos, principalmente com bicos mais finos. Isso também explica a alta prevalência de joanetes em mulheres entre quarenta e sessenta anos.
Apesar do uso de sapatos inapropriados parecer ser a principal causa, fatores intrínsecos têm um papel muito importante na formação do joanete. As principais alterações músculo esqueléticas que causam essa deformidade são: pé plano, pé pronador, contratura (tensão exagerada) do tendão de Aquiles, frouxidão ligamentar, genu valgo (joelho em "x") e hereditariedade.
Exame físico. A principal queixa do atleta com joanete é dor na articulação metatarsofalangeana do dedão, que é a articulação do dedão com o pé. Com a alteração do alinhamento ósseo, forma-se uma bursa (bolsa de líquido) na lateral dessa articulação, que facilmente se inflama. Essa bursa sofre irritação e inflamação devido ao trauma direto e a pressão repetitiva decorrente da corrida e do uso de sapato estreito. A pressão exercida pelo sapato pode causar o pinçamento do nervo do dedão, resultando em dor e adormecimento. O adormecimento é muito comum em corredores e pode envolver todos os dedos do pé.
O exame físico deve ser realizado com o atleta sentado e em pé, já que ao colocar o peso do corpo sobre o pé a deformidade, tanto do dedão como qualquer outra alteração biomecânica (de alinhamento), será acentuada. O exame minucioso da musculatura do pé e dos nervos dessa região deve ser realizado.
Em corredores é importante observar a caminhada e a corrida. A observação detalhada da caminhada e corrida na esteira pode revelar alterações mecânicas (músculo-esqueléticas) importantes para a escolha do tratamento adequado. Na nossa experiência, pacientes com joanete comumente apresentam fraqueza do músculo tibial posterior, pé plano (chato) e hiperpronado.
Além do exame físico e da análise da caminhada e corrida, o raio-X pode auxiliar na identificação de outras anormalidades, como dedos em martelo ou em garra, subluxações e luxações do segundo dedo decorrente da gravidade do joanete. O raio-X também esclarece o quanto severo é o joanete.
A formação do joanete resulta na limitação do movimento da articulação do dedão. Se levarmos em consideração que a corrida acarreta em uma sobrecarga (250% do peso corporal) sobre os ossos da parte da frente do pé, enquanto que a caminhada resulta em apenas 80% do peso corporal, fica claro o quanto a limitação funcional do movimento do dedão pode comprometer a performance do atleta.
Tratamento conservador. O tratamento conservador deve ser a primeira alternativa, principalmente no caso de corredores, já que a cirurgia de correção do hálux valgo tem como principal conseqüência a rigidez ou diminuição do movimento da articulação metatarsofalangeana. Conseqüência essa que pode prejudicar o rendimento do corredor e principalmente alterar a pisada, formando um mecanismo compensador que pode levar a outros problemas ortopédicos.
O tratamento do hálux valgo deve focar não apenas a deformidade do dedão, mas também as alterações biomecânicas que, associadas, podem causar essa deformidade.
O tratamento inicial tem como objetivo diminuir a dor e a inflamação. Para atingir esses objetivos a fisioterapia pode fazer uso da aplicação do ultra-som, gelo e mobilização articular do hálux. A utilização de medicação antiinflamatória auxilia o tratamento fisioterápico e deve ser prescrita por um especialista (ortopedista). É de extrema importância que as atividades atléticas sejam modificadas para reduzir o stress causado no joanete. Deve-se evitar corrida em terrenos irregulares (principalmente com subidas), treinos de tiro e atividades que envolvam chutes (futebol e lutas marciais) ou posturas ajoelhadas. As atividades mais indicadas para essa fase são: ciclismo, natação, remo e deep running (corrida dentro da água com uso de flutuadores).
Com a redução da dor o fisioterapeuta deve focar na restauração da mecânica normal da marcha, o que envolve equilíbrio muscular e adequado alinhamento das articulações do membro inferior. Assim que o atleta referir melhora da dor, devem ser iniciados o relaxamento e alongamento dos músculos e tendões da perna e pé que se apresentam encurtados, para que se evite qualquer limitação do movimento nestas regiões.
Os principais músculos a serem alongados são: os músculos da panturrilha (gastrocnêmio e sóleo) e o músculo que dobra o dedão (flexor longo do hálux). O alongamento do músculo do dedão deve ser realizado e instruído pelo fisioterapeuta, que ao aplicar suave tração na articulação buscará primeiramente o alinhamento da articulação, já que deformidade deve ser corrigida manualmente antes da aplicação de força na direção que se deseja alongar. O fisioterapeuta deve ensinar e treinar o atleta para que este repita o alongamento três a quatro vezes ao dia.
Simultaneamente com os exercícios de alongamento deve ser iniciado um programa de fortalecimento para a musculatura intrínseca do pé e músculos da perna. Os músculos mais importantes a serem fortalecidos são: músculos abdutores e rotadores externos do quadril, tibial posterior (este músculo ajuda no suporte do arco do pé, controlando a pronação) e os músculos da sola do pé.
A progressão do número de repetição e resistência indicada para cada exercício depende da força inicial de cada músculo e da presença de dor um dia após os exercícios. Portanto, deve ser definida pelo fisioterapeuta que está guiando o seu tratamento.
O programa de fisioterapia dura em média duas a cinco semanas. Ao retornar à corrida o atleta deve manter os exercícios de alongamento e fortalecimento duas a três vezes por semana.
Cirurgia. Alguns corredores podem não obter sucesso com o tratamento conservador, principalmente nos casos em que a alteração da articulação é mais acentuada. Para estes casos a cirurgia pode ser uma boa opção, já que atualmente a correção do alinhamento do dedão é menos agressiva, permitindo uma recuperação mais rápida e com menos seqüelas.
Fonte: http://revistacontrarelogio.com.br/materia/como-enfrentar-e-conviver-com-o-joanete/
